La primera vez que Marcela sintió que algo no encajaba fue pocos días después de pasar la infección de covid‑19. Todo empezó con un dolor intenso en las piernas, algo que creyó pasajero pero que se mantuvo. “Es un dolor neuropático, como si te metieran las piernas en un cubo con hielo”, dice, y su voz no oculta el cansancio de años convivendo con ello. Hay noches en las que el dolor la despierta, y días enteros en los que no logra levantarse de la cama. Lo que comenzó como un episodio más de una pandemia que parecía extinguirse con el paso de los meses, con el tiempo se convirtió en una realidad persistente que sigue marcando su vida.
Para miles de personas en España y en todo el mundo, el fin de la fase aguda de la infección no significó el final de sus síntomas. El llamado covid persistente —o covid prolongado— es una condición en la que los malestares no desaparecen tras la recuperación inicial. Los investigadores han vinculado más de 200 síntomas diferentes a esta condición, que puede afectar múltiples sistemas del cuerpo: desde la fatiga extrema y la famosa “niebla mental”, hasta dificultades respiratorias, problemas digestivos, taquicardias o alteraciones del sueño e incluso afecciones autoinmunitarias o cardiacas. Aunque no existe una definición única aceptada a nivel internacional de esta enfermedad, la mayoría de expertos la describen como una afección crónica desencadenada por la infección por SARS‑CoV‑2 y reconocida por organismos como la Organización Mundial de la Salud (OMS).
Seis años después de que el 11 de marzo de 2020 este organismo declarara de manera oficial la pandemia de covid-19, la emergencia sanitaria parece haber quedado atrás para buena parte de la sociedad. Las mascarillas han desaparecido de la vida cotidiana y los hospitales ya no viven la presión de aquellos meses. Sin embargo, para personas como Marcela, la pandemia no es solo un recuerdo. Sigue presente en forma de síntomas que no desaparecen y de una enfermedad que aún busca respuestas médicas. El aniversario de aquella declaración global recuerda no solo el impacto inmediato del virus, sino también las historias que continúan escribiéndose años después.
“Llegó un momento en que no sabía cómo encender el ordenador o cómo cerrar una videollamada"
 En los primeros meses tras la infección, muchos afectados se encontraron con un sistema sanitario que aún no sabía cómo abordar esos síntomas. Marcela recuerda las consultas frustrantes: “Decía que se me caía el pelo a puñados, que tenía problemas intestinales o que estaba agotada todo el tiempo, y me respondían que eso no podía ser por covid porque esta enfermedad provocaba problemas respiratorios”. En otra ocasión, una médica internista le dijo: “Solo te voy a hacer pruebas para que no me denuncies”. Ninguna de las pruebas básicas que le hicieron mostraba anomalías, pero su cuerpo seguía resistiéndose a funcionar con normalidad.
En los primeros meses tras la infección, muchos afectados se encontraron con un sistema sanitario que aún no sabía cómo abordar esos síntomas. Marcela recuerda las consultas frustrantes: “Decía que se me caía el pelo a puñados, que tenía problemas intestinales o que estaba agotada todo el tiempo, y me respondían que eso no podía ser por covid porque esta enfermedad provocaba problemas respiratorios”. En otra ocasión, una médica internista le dijo: “Solo te voy a hacer pruebas para que no me denuncies”. Ninguna de las pruebas básicas que le hicieron mostraba anomalías, pero su cuerpo seguía resistiéndose a funcionar con normalidad.
La niebla mental —esa sensación de desconexión cognitiva— fue uno de los síntomas que más la afectaron. “Intentábamos ver un capítulo de Friends y no éramos capaces de terminarlo. Perdíamos el hilo de manera continua”, recuerda. Diseñadora gráfica de profesión, al principio no podía siquiera encender el ordenador con la claridad de antes. “Llegó un momento en que no sabía cómo encender el ordenador o cómo cerrar una videollamada. Para mi trabajo necesitas mucha agilidad mental, y yo ya no la tenía”. Incluso se perdió en el metro de Madrid ante un cartel que le resultaba familiar: “Sabía que ponía Plaza de Castilla, veía las palabras, pero mi cerebro no era capaz de interpretarlas”.
"No podía levantarme de la cama"
El caso de Azmara Rodríguez ofrece otra ventana a esa misma experiencia de confusión y pérdida de control físico. “Yo me puse mala como en abril‑mayo de 2020. con muchísima tos y no respiraba bien”, cuenta. Aquel episodio respiratorio inicial pasó con relativa normalidad, pero lo que vino después no tenía nada de normal: “Empecé con problemas respiratorios y mucha fatiga. Luego me cogí Ómicron… y a los pocos días de pasarlo, la fatiga fue ya tremenda”. Lo que antes era una vida activa -fútbol, pádel y ejercicio regular- se redujo a trabajar y caer rendida en el sofá. “Estuve tres meses sin poder ir a entrenar a nada”, dice. La falta de aire y el agotamiento eran tan intensos que resultaba imposible siquiera afrontar actividades cotidianas. "Llegué a estar tres semanas en la cama. Tuve que dejar de trabajar en enero de 2024 porque no me podía levantar", recuerda. Hace unos meses que ha recuperado su vida laboral, pero no exenta de alguna recaída.
"Llegué a estar tres semanas en la cama. No respiras bien, no duermes bien, la digestión no la haces bien"
Su médico de cabecera, que la conocía por un virus que había sufrido una década antes, fue quien empezó a sospechar que lo que le pasaba tenía relación con el coronavirus. La derivó a la consulta post‑covid del hospital, y de ahí a especialistas que empezaban a trabajar con estos cuadros. Tras pasar por neurología y la unidad neuromuscular, finalmente le diagnosticaron disautonomía, un trastorno del sistema nervioso autónomo que regula funciones automáticas como la respiración, la digestión y la frecuencia cardíaca. “No respiras bien, no duermes bien, la digestión no la haces bien. Entonces las cosas que automáticamente debería hacer el cuerpo están desreguladas y hay un cansancio extremo porque no recupera los músculos, no recuperan”, describe Azmara con una mezcla de frustración y resignación.
La historia de José Méndez, presidente de la Asociación Madrileña de Afectados por Covid persistente (Amacop), refuerza esta realidad común. Antes de enfermar era director financiero y viajaba con frecuencia por distintos países. Contrajo la enfermedad en 2021 y, tras una semana ingresado, recibió el alta pensando que lo peor había pasado. Pero no fue así. “A partir de ahí empezó el calvario…es como si te desenchufaran. La fatiga es física y mental. Tenía una niebla mental muy fuerte”, recuerda. Perdió su trabajo y tardó más de cuatro años en poder volver a trabajar -ya nunca con la misma intensidad- por una discapacidad del 40 por ciento reconocida por las autoridades sanitarias. “Llego a casa y me tengo que tumbar toda la tarde”.
 Además de convivir con los síntomas, muchos pacientes sufren el desgaste añadido de luchar por el reconocimiento administrativo de su situación. Méndez lleva años enfrentándose al Instituto Nacional de la Seguridad Social para que se reconozca su incapacidad laboral, un proceso que califica de "interminable" y que ha tenido un impacto directo en su salud y economía. “Me gasto entre 400 y 500 euros al mes en tratamientos que no curan la enfermedad, pero al menos me permiten levantarme de la cama”, cuenta.
Además de convivir con los síntomas, muchos pacientes sufren el desgaste añadido de luchar por el reconocimiento administrativo de su situación. Méndez lleva años enfrentándose al Instituto Nacional de la Seguridad Social para que se reconozca su incapacidad laboral, un proceso que califica de "interminable" y que ha tenido un impacto directo en su salud y economía. “Me gasto entre 400 y 500 euros al mes en tratamientos que no curan la enfermedad, pero al menos me permiten levantarme de la cama”, cuenta.
Cambios en el cerebro
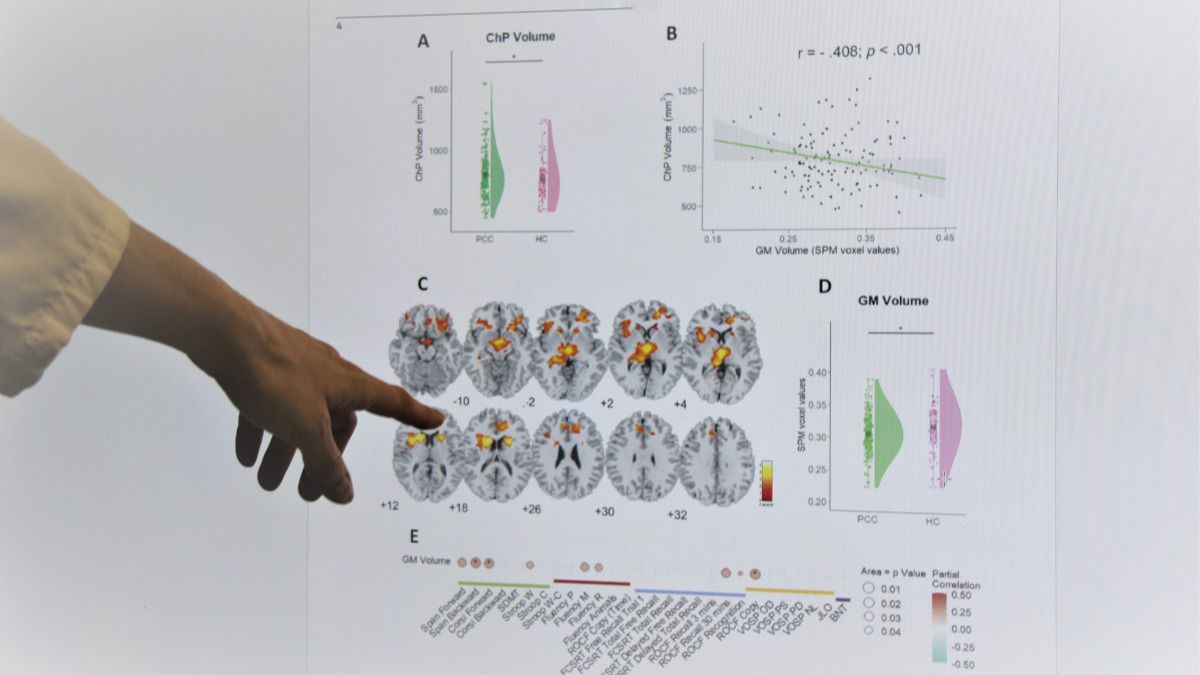
Es precisamente esa falta de tratamientos específicos uno de los retos más complejos para la comunidad científica. A pesar de los avances en la comprensión del covid persistente, el desarrollo de terapias eficaces es todavía limitado, y muchos equipos de investigación trabajan para descubrir mecanismos que ayuden a aliviar su impacto.
En los primeros meses de la pandemia, cuando comenzaron a abrirse consultas especializadas en agosto de 2020, los médicos empezaron a recibir a numerosos pacientes con síntomas similares. “Empezaron a venir muchísimos pacientes refiriendo que después del covid tenían problemas cognitivos y una fatiga que les había cambiado la vida”, explica el neurólogo Jordi Matías-Guiu, del Hospital Clínico San Carlos. En aquel momento apenas existían estudios científicos que ayudaran a entender lo que estaba ocurriendo.
Ante esa situación, su equipo decidió poner en marcha un proyecto de investigación para analizar estos casos en profundidad. Los pacientes se sometieron a una evaluación cognitiva exhaustiva durante tres días y posteriormente a pruebas de resonancia magnética con técnicas avanzadas de neuroimagen. El objetivo era determinar qué funciones cognitivas estaban alteradas y si esos síntomas tenían una base biológica en el cerebro.
“Ha ocurrido algo en el cerebro que justifica estos problemas cognitivos. Además, tienen una fatiga que les había cambiado la vida”
Los resultados permitieron identificar un patrón claro. “Las alteraciones cognitivas que encontramos eran muy consistentes”, señala Matías-Guiu. “Fundamentalmente afectan a la atención y a la velocidad de procesamiento de la información, y de forma secundaria a funciones ejecutivas y memoria”. En otras palabras, el cerebro procesa la información más lentamente y le cuesta más mantener la concentración o gestionar varias tareas a la vez.
Las pruebas de neuroimagen también revelaron cambios estructurales en el cerebro. “Observamos reducciones de volumen en determinadas regiones y alteraciones en algunas conexiones cerebrales”, explica el especialista. Además, esos cambios se relacionaban con la gravedad de los síntomas: “Los pacientes que en la evaluación cognitiva estaban peor también presentaban más alteraciones en la resonancia”.
Estos hallazgos han sido clave para validar la experiencia de muchos pacientes que durante meses sintieron que sus síntomas no eran tomados en serio. “Indican que hay mecanismos biológicos que explican lo que les ocurre”, afirma el neurólogo. “Realmente ha ocurrido algo en el cerebro que justifica estos problemas cognitivos”.
Según Matías-Guiu, el covid persistente probablemente no responde a una única causa. Por un lado están los pacientes que sufrieron cuadros graves durante la fase aguda y presentan secuelas posteriores. Pero existe otro grupo -es problable que el más numeroso- que no tuvo una infección grave y aun así desarrolla síntomas prolongados.

“Muchos de estos pacientes no necesitaron ingreso hospitalario, pero después presentan fatiga, problemas cognitivos o alteraciones en otros sistemas durante meses o años”, explica. Este perfil, añade, aparece con mayor frecuencia en mujeres y en personas de mediana edad.
El equipo del Clínico también ha investigado estructuras cerebrales como el plexo coroideo, encargado de regular el intercambio entre la sangre y el cerebro. Alteraciones en esta zona podrían facilitar procesos inflamatorios que afecten al funcionamiento cerebral, aunque los investigadores subrayan que todavía se trata de un mecanismo en estudio.
Comprender estos procesos no solo tiene valor diagnóstico, sino que abre la puerta a posibles tratamientos. A partir de los cambios detectados en la conectividad cerebral, los investigadores han probado técnicas de neuromodulación cerebral no invasiva combinadas con entrenamiento cognitivo.
“Es un tratamiento sintomático que intenta modular circuitos cerebrales que no funcionan del todo bien”, explica Matías-Guiu. Aunque los estudios aún están en fases iniciales, los resultados sugieren que estas intervenciones podrían ayudar a mejorar algunos de los síntomas más incapacitantes, como la fatiga o las dificultades cognitivas.
“Es como el GPS. Todo el tiempo estoy recalculando: esto lo puedo hacer, esto no”
Mientras tanto, los pacientes siguen adaptándose a una vida muy diferente a la que tenían antes de enfermar. Para Marcela, la adaptación constante se resume en una metáfora que repite con cierta ironía: “Es como el GPS. Todo el tiempo estoy recalculando: esto lo puedo hacer, esto no”. Ha tenido que cambiar su trabajo, reducir su jornada y modificar buena parte de su rutina diaria. Todo, desde la temperatura a la hora de salir de casa, influye en cómo se siente un día u otro. “Nada es como antes”, admite, pero aun así intenta mantener cierta esperanza: “Muchas veces lo único que necesitamos no es una cura inmediata. A veces basta con que alguien te escuche y te diga: estoy aquí contigo”.
Porque para quienes viven con covid persistente, la pandemia todavía no ha terminado. Cada día que logran levantarse de la cama, trabajar, comer o simplemente respirar con un poco más de normalidad es un triunfo silencioso. Una batalla diaria que sigue siendo tan real como lo fue la infección que lo desencadenó.
Homenaje a María, fallecida hace unas semanas por covid persistente
Seis años después de aquel marzo de 2020, la Asociación de Covid Persistente de Madrid (Amacop) conmemora el VI Aniversario de la pandemia con un concierto homenaje a los pacientes de covid persistente. El evento se celebrará en el marco del Mes de Concienciación y del Día Internacional de la patología, el 15 de marzo, y tendrá lugar el sábado 21 de marzo de 2026 en la Iglesia de El Salvador (Calle Noviciado, 5), a las 18:00 horas, con entrada libre hasta completar aforo.
Bajo el lema de la resiliencia y la unión, el acto contará con la actuación del Coro Canto Libero, dirigido por Miguel Hernández Huerta, cuyo repertorio incluirá piezas como 'Como la cigarra' o 'Hallelujah'. La jornada combina cultura con la reivindicación de derechos sanitarios, laborales y sociales para los afectados.
El momento central del evento será el nombramiento a título póstumo de María Frías como Socia de Honor, figura clave de la asociación y cuya lucha y dedicación han dejado una huella imborrable. “María es nuestra guía; su estrella sigue iluminando el camino de todos los Guerrer@s que no se rinden”, señalan desde la Junta Directiva de Amacop.

